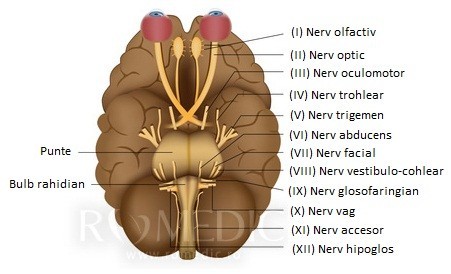
Examenul neurologic - Nervii cranieni
©
Autor: Dr. Neagu Oana-Raluca
a. Nervul olfactiv (I)
Explorarea funcţiei olfactive se realizează pentru fiecare nară în parte, mai întâi nara presupusă bolnavă, ulterior cea sănătoasă, se utilizează substanţe cunoscute, bolnavul fiind cu ochii închişi.Tulburări patologice ale funcţiei olfactive:
- Hiposmia sau diminuarea mirosului;
- Anosmia sau pierderea mirosului;
- Hiperosmia sau creşterea senzaţiei olfactive;
- Parosmia - confundarea mirosurilor;
- Cacosmia - pereperea mirosurilor drept mirosuri neplăcute;
- Halucinaţii olfactive - percepera unor mirosuri fără obiect.
Etiologia tulburărilor oflactive:
- Factori infecţioşi precum rinită, sinuzită, etmoidită, ozenă;
- Factori mecanici precum deviaţia de sept sau vegetaţiile adenoide;
- Toxici: tabagism, alcoolism, droguri;
- Halucinaţiile olfactive sunt frecvent întâlnite în tumorile din regiunea hipocampusului, dar şi în schizofrenie, alcoolism.
b. Nervul optic (II)
Examinarea nervului optic este alcătuită din determinarea acuităţii vizuale, a câmpului vizual şi a fundului de ochi.Acuitatea vizuală se determină cu ajutorul optotipului, bolnavul fiind situat la 5m trebuie să citească cu fiecare ochi în parte literele şi semnele de pe optotip. În mod normal acuitatea vizuală este egală cu 1.
Diminuarea acuităţii vizuale poartă denumirea de ambliopie şi apare în:
- Leziuni ale globului ocular: ale mediilor transparente (cornee, cristalin, umoarea apoasă), ale retinei;
- Leziuni ale căii optice;
Pierderea vederii poartă denumirea de amauroză sau cecitate.
Hemeralopia reprezintă diminuarea acuităţii vizuale pe parcursul zilei.
Etiologia tulburărilor de vedere este reprezentată de:
- Leziuni ale nervilor optici;
- Nevrite cu etiologie variată;
- Leziuni ale segmentului central al analizatorului vizual;
- Leziuni ale lobului occipital ce determină agnozia vizuală (bolnavul vede ceea ce îl înconjoară, însă nu înţelege semnificaţia informaţiei).
Discromatopsia este un deficit în identificarea anumitor culori, interesând cel mai frecvent culorile roşu şi verde.
Examenul câmpului vizual se poate realiza prin intermediul campimetrului sau se poate realiza digital de către examinator.
În mod conventional, câmpul vizual prezintă patru cadrane reprezentate de: nazal superior, nazal inferior, temporal superior, temporal inferior.
Metoda digitală este o metodă uşor de realizat, dar şi rapidă, de către examinator, însă este o metodă subiectivă depinzând direct de câmpul vizual al examinatorului.
Pacientul îşi va acoperi un ochi şi va privi fix înainte. Examinatorul va plimba un deget în faţa globului ocular pe linie verticală şi orizontală de la periferie spre centru, în această perioadă bolnavul privind tot înainte, anunţând când va vedea prima dată degetul dinspre periferie.
Modificările patologice ale câmpului vizual sunt reprezentate de:
- Scotoamele reprezintă pete negre în câmpul vizual şi pot fi localizate central sau periferic în funcţie de patologia determinantă;
- Hemianopsia reprezintă deficitul vizual în jumătate de câmp viuzal;
- Îngustarea concentrică a câmpului vizual reprezintă micşorarea razei câmpulu vizual.
În ceea ce priveşte hemianopsia, aceasta poate fi împărţită astfel:
- Hemianopsia heteronimă bitemporală sau binazală apare datorită prezenţei leziunii la nivelul porţiunii mediale, respectiv temporale a chiasmei optice;
- Hemianopsia homonimă laterală reprezintă pierderea vederii în jumătatea internă a câmpului vizual bilateral fiind în porţiunea nazală pentru un ochi şi în porţiunea laterală pentru celălalt ochi.
Etiologie: leziuni retrochiasmatice la nivelul bandeletei optice, corpilor geniculaţi externi, radiaţiilor optice, scoarţei occipitale şi este de parte opusă leziunii.
- Hemianopsia în cadran îşi are etiologia în leziunile de la nivelul porţiunii superioare sau inferioare a căilor optice: bandelete optice, radiaţii optice, scizura calcarină.
Examenul fundului de ochi se realizează cu ajutorul oftalmoscopului şi se poate vedea aspectul papilei optice şi a vaselor retiniene - două artere (arterele centrale ale retinei) ce pleacă de la nivelul dicului optic. Acestea sunt însoţite de către o venă. Arterele sunt de culoare roşie-strălucitoare, iar venele sunt roşu- închis.
În mod normal, papila este plană, rotunda sau ovală, cu un contur precis, roz şi cu vase de calibru normal.
Modificările de la nivel retinian ce pot fi identificate sunt reprezentate de:
- Staza papilară în care papila este reliefată, hiperemică, marginile sunt puţin conturate, venele se dilată şi prezintă hemoragii; acuitatea vizuală este diminuată, iar câmpul vizual este îngustat concentric până la cecitate; staza papilară poate simboliza un sindrom de hipertensiune intracraniană;
- Papilita- papila devine din roz roşie, proeminentă, apar dilataţii venoase, hemoragii, conturul devine imprecis; acuitatea vizuală este diminuată incipient;
- Atrofia optică- papila este deprimată, palidă, cu un contur binedelimitat - se asociază cu tulburări de vedere până la cecitate.
c. Nervul oculomotor comun (III), nervul trohelar sau patetic (IV) şi nervul abducens (VI)
Examinarea clinică a acestor nervi cuprinde observarea aspectului fantei palpebrale, a poziţiei globului ocular, a motilităţii globilor oculari, a convergenţei acestora, aspectul pupilei şi reflexele pupilare.Lezare nervilor oculomotori va determina apariţia a trei simptome principale:
- Strabism;
- Diplopie;
- Limitarea mişcărilor globilor oculari.
Strabismul reprezintă devierea globului ocular în sens opus faţă de nervul lezat.
Diplopia reprezintă vederea dedublată, şi apare deoarece globii oculari nu au axele paralele.
Diplopia omonimă reprezintă diplopia în care imaginea falsă se formează de aceeiaşi parte cu ochiul lezat.
Diplopia încrucişată este diplopia în care imaginea falsă se formează de partea ochiului sănătos.
Limitarea mişcărilor globilor oculari este manifestă când se cere bolnavului să urmărească degetul clinicianului.
Paralizia nervului oculomotor comun (III) are următoarele caracteristici:
- Ptoză palpebrală;
- Strabism divergent;
- Diplopie încrucişată;
- Limitarea mişcărilor globului ocular în sus, în jos şi înăuntru;
- Midriază;
- Abolirea reflexelor pupilare.
Paralizia nervului trohlear (IV) se caracterizează prin:
- Strabism puţin vizibil în sus şi înăuntru;
- Diplopie la privirea în jos şi în afară;
- Torticolis.
Paralizia nervului oculomotor extern (VI) se caracterizează prin:
- Diplopie homonimă;
- Strabism convergent;
- Torticolis de partea afectată;
- Limitarea mişcării de lateralitate a globului ocular.
Sindromul vârfului de stâncă sau Gardenigo apare datorită paraliziei nervului trigemen şi a nervului oculomotor extern şi se prezintă clinic prin:
- Dureri puternice frontoparietale;
- Diplopie omonimă.
Sindromul de sinus cavernos este determinat de paralizia nervilor III, IV, VI şi se caracterizează clinic prin:
- Dureri;
- Hipoestezie pe traiectul ramului oftalmic al nervului trigemen;
- Paralizia nervilor oculomotori.
Sindromul fantei sfenoidale se caracterizează prin oftalmoplegie senzitivo-motorie fără cecitate şi prezintă semne clinice asemănătoare sindromului de sinus cavernos.
Convergenţa oculară reprezintă mişcarea de adducţie a globilor oculari la privirea de aproape. Este determinată prin contracţia simultană a celor doi muşchi drepţi interni la care se adaugă şi mioza.
Clinic, examinatorul roagă pacientul să privească un obiect la distanţă. Acest obiect va fi apropiat progresiv de către examinator spre globul ocular.
Reflexele pupilare
În mod fiziologic cele două pupile sunt rotunde cu diametrul egal şi cu un contur regulat.
Modificările patologice de la nivel pupilar sunt reprezentate de:
- Modificări de dimensiune: pupile inegale sau anizocorie;
- Modificări de formă;
- Modificări de diametru: midriază (creşterea diametrului peste 5mm) sau mioză (scăderea diametrului sub 2mm);
- Prezenţa miozei unilaterale - în sindromul Claude- Bernard-Horner sau bilateral în neurosifilis sau intoxicaţii.
Reflexele pupilare sunt reprezentate de:
- Reflexul fotomotor- reprezintă micşorarea rapidă a pupilei în prezenţa unui fascicol de lumină;
- Reflexul de acomodare convergentă reprezintă mioza pupilei la apropierea unui obiect şi midriaza ei la îndepărtarea obiectului;
- Semnul Argyll-Robertson inversat se caracterizează prin prezenţa refelxului fotomotor, a relexului de acomodare la distanţă şi cu absenţa reflexului de acomodare convergentă;
- Rigiditatea pupilară se manifestă prin absenţa reflexului fotomotor şi a reflexului de acomodare la distanţă;
- Sindromul Adie sau pupilotonia este reprezentat de absenţa reflexului fotomotor (pupilele se decontractă foarte lent la întuneric) asociată cu mioză, anizocorie, areflexie rotuliană şi achiliană.
d. Nervul trigemen
Este alcătuit din trei ramuri şi anume o ramură oftalmică, una maxilară şi una mandibulară. Pentru nervul trigemen, la examenul neurologic se examinează componenta senzitivă şi componenta motorie.Examinarea componentei senzitive se face comparativ, partea drepată cu partea stângă, examinatorul verficând sensibilitatea superficială (tactillă, termică şi dureroasă) şi cea profundă vibratorie.
Modificările de sensibilitate apărute sunt reprezentate de:
- Hipoestezie sau anestezie la nivelul regiunii inervate de nervul trigemen sau la nivelul unei singure ramuri;
- Tullburări subiective ale sensibilităţii precum durerile nevralgice - nevralgia de trigemen esenţială şi secundară.
Examinarea componentei motorii se realizează rugând bolnavul să realizeze mişcări de proiecţie anterioară şi posterioară a mandibulei, mişcări de lateralitate, de ridicare, de coborâre a mandibulei.
În cazul leziunii unilaterale a nervului trigemen, în momentul în care pacientul va deschide gura, bărbia lui va fi deviată spre partea sănătoasă, pe când în leziunile bilaterale, mandibula este căzută, fiind împiedicată masticaţia.
Pentru aprecierea tonusului musculaturii maseterine se roagă bolnavul să strângă dinţii moment în care examinatorul va palpa aceste grupe musculare.
Reflexele cercetate pentru nervul trigemen sun reflexul cornean şi reflexul maseterian.
Reflexul cornean: se va realiza excitaţia corneei prin intermediul unei bucăţi de vată efilată, bolnavul având privirea opusă faţă de ochiul de examinat. În mod normal la aplicarea stimulului se obţine un clipit.
Lezarea nervului trigemen sau a facialului va determina abolirea sau diminuarea reflexului.
Reflexul maseterian se realizează astfel: bolnavul cu gura întredeschisă - se introduce un apăsător în cavitatea bucală ce se percută cu ciocanul de reflexe. Răspunsul este reprezentat de contracţia muşchiului maseter cu ridicarea manibulei. Lezarea nervului trigemen determină diminuarea sau abolirea lui.
Etiologia paraliziei nervului trigemen este foarte diversificată, principalele cauze fiind reprezentate de:
- Procese vasculare localizate la nivelul trunchiului cerebral;
- Tumori de trunchi cerebral;
- Encefalite;
- Tumori de unghi ponto-cerebelos;
- Zona zoster;
- Meningite;
- Fracturi de bază de craniu.
e. Nervul facial
Prezintă un ram superior sau temporo-facial şi un ram inferior sau cervico-facial. Examenul neurologic se bazează pe examinarea componentei senzitive, senzoriale şi motorii.Component senzitivă - se examinează simetric bilateral regiunea inervată senzitiv de nervul facial cu ajutorul unui obiect bont.
Componenta senzorială gustativă se cuantifică prin intermediul unor soluţii ce cuprind cele patru gusturi: dulce, acru, amar, sărat, verificând iniţial cu ajutorul unei bucăţi de vată îmbibată în substanţa respectivă partea bolnavă, apoi partea sănătoasă.
Modificările patologice ale componentei senzoriale sunt reprezentate de:
- Ageuzie- dispariţia gustului;
- Hipogeuzie- diminuarea gustului;
- Disgeuzie- confundarea gustului perceput.
Componenta motorie - examinatorul cere pacientului să strângă ochii, să arate dinţii, să încreţească fruntea.
Leziuni la nivelul nervului facial vor determina instalarea paraliziei periferice de nerv facial ce se caracterizează din punct de vedere clinic prin:
- Asimetrie facială, la nivelul hemifaciesul afectat având loc dispariţia şanţului nazogenian, a pliurilor frontale, a şanţului nazolabial;
- Coborârea comisurii bucale;
- Gura este deviată de partea sănătoasă;
- Narina de partea afectată este colabată;
- Fanta palpebrală este lărgită (lagoftalmie) datorită paralizie muşchiului orbicular al pleoapelor;
- Căderea pleoapei inferioare cu apariţia ectropionului;
- Epifora;
- Absenţa clipitului de partea afectată;
- Devierea gurii este accentuată atunci când bolnavul arată dinţii sau deschide gura;
- La scoatera limbii, aceasta este deviată spre partea sănătoasă;
- Deficit în pronunţarea literelor m, b, p;
- Pacientul nu poate sufla sau fluiera, încreţi funtea sau încrunta;
- Când închide pleoapele, ochiul de partea paralziei va rămâne deschis, globul ocular ducându-se în sus şi în afară = semnul lui Charles- Bell;
- Relexul cornean este abolit.
Paralizia facială centrală afectează doar jumătate inferioară a hemifaciesului afectat şi se instalează consecutiv unei leziuni la nivelul fasciculului geniculat corticofacial.
Din punct de vedere clinic, pacientul:
- Nu poate închide ochii;
- Poate încreţi fruntea;
- Şanţul nazogenian este şters;
- Asimetria facială este prezentă, cu accentuarea ei când bolnavul vorbeşte;
- Comisura bucală este căzută.
Consecutiv paraliziei de nerv facial, pot persista anumite sindroame precum hemispasmul facial şi sindromul „lacrimilor de crocodil”.
f. Nervul acustio-vestibular
Este alcătuit dintr-o componentă auditivă şi una vestibulară.Examinarea componentei auditive se realizează prin intermediul:
- acumetriei fonice (se şopteşte la urechea pacientului un cuvânt, o diminuare a auzului cuvâtului spus va indica hipoacuzie);
- acumetriei instrumentale prin intermediul diapazonului ce se va aşeza la nivelul conductului auditiv extern al pacientului şi se apreciază distanţa de la care pacientul este capabil să perceapă vibraţiile;
- Audiometriei prin intermediul audiometrului.
Modificările patologice ale componentei auditive sunt reprezentate de:
- Hipoacuzie (diminuarea auzului);
- Anacuzie sau surditate (dispariţia auzului);
- Hiperacuzie (exagerarea auzului);
- Acufene (senzaţie de ţiuit, de pocnit în urechi);
- Halucinaţii auditive;
- Perceperea pulsaţiilor arterei carotide.
Surditatea poate fi de transmisie sau de percepţie, diferenţierea fiind foarte importantă pentru prognosticul pacientului, motiv pentru care se utilizează o serie de probe pentru identificarea tipului de deficit:
1. Proba Weber - se aplică la nivelul vertexului pacientului un diapazon. În mod fiziologic, vibraţiile sunt percepute bilateral, însă în surditatea de transmisie vibraţiile sunt percepute numai de partea urechii afectate.
2. Proba Rinne - se aplică diapazonul la nivelul mastoidei, până când pacientul percepe virbaţiile osoase, după care se mută diapazonul la nivelul conductului auditiv penru a vedea durata până când sunt percepute vibraţiile aeriene. O transmisie aeriaă mai mică decât o transmisie osoasă face proba pozitivă pentru surditate de transmisie.
3. Proba Schwabach - se aşează diapazonul pe vertexul pacientului şi se măsoară în cât timp se percep vibraţiile. În mod fiziologic vibraţiile sunt percepute în 20 de secunde, o identificare mai tardivă a acestora simbolizând surditate de transmisie.
Pentru componenta vestibulară se examinează:
- Vertijul;
- Tulburările de echilibru static şi dinamic;
- Nistagmusul.
Vertijul reprezintă senzaţia de ameţeală pe care o percepe bolnavul. Acesta se poate instala doar la mişcări ale capului, poate apărea în crize paroxistice, iar când este continuu nu permite realizarea poziţiei ortostatice.
Tulburări de echilibru static şi dinamic- pentru aceasta se realizează proba Romberg şi proba mersului.
Proba Romberg: bolnavul nu poate menţine mâinile întinse în poziţie orizontală, braţele deviază de partea bolnavă.
Proba mersului: mersul cu ochii închişi în linie drepată este dificil, bolnavul deviază de partea bolnavă.
Dacă bolnavul este rugat să mergă cu ochii închişi înainte şi înapoi câte 5 paşi, repetând aceasta de mai multe ori va descrie aspectul unei stele sau mersul în stea a lui Babinski-Veil.
Examinarea nistagmusului: examinatorul roagă pacientul să îi urmărească indexul ce îl va deplasa pe direcţie orizontală, de la stânga la dreapta, iar în plan vertical de sus în jos. Nistagmusul poate fi pus în evidenţă când bolnavul deplasează ochiul la un unghi de 45 de grade.
Lezarea nervului vestibular determină apariţia sindromului vestibular de origine periferică ce se caracterizează prin: vertij, tulburări de echilibru şi nistagmus. Pot coexista acufenele şi hipoacuzia.
Sindromul vestibular central apare în cazul prezenţei unor leziuni la nivelul nucleilor vestibulari şi a căilor vestibulare centrale. Ȋn această situaţie vertijul este de intensitate mai mică, cu tulburări de echilibru nesistematizate şi nistagmus.
g. Nervul glosofaringian (IX)
Este un nerv mixt, atât motor, cât şi senzitiv, senzorial şi vegetativ. Lezarea nervului glosofaringian determină:- Jenă în deglutiţie;
- Hipoestezie sau anestezie a faringelui şi a 1/3 posterioară a limbii;
- Tulburări de gust la nivelul porţiunii linguale afectate;
- Abolirea sau diminuarea reflexului faringian;
- Semnul perdelei lui Vernet - la atingerea mucoasei faringelui de partea sănătoasă, peretele faringian afectat deviază spre parte sănătoasă.
h. Nervul pneumogastric sau vag
Este un nerv mixt somatic şi visceral. Lezarea nervului pneumogastric unilateral determină:- Paralizia vălului în jumătatea afectată cu hipotonia lui;
- Devierea luetei spre partea sănătoasă;
- Tulburări de deglutiţie pentru lichide;
- Voce nazonată;
- Tulburările de sensibilitate sunt reprezentate de hipoestezie sau anestezie la nivelul regiunii inervate de nervul vag;
- Reflexul velopalatin este abolit sau diminuat.
Lezarea bilaterală a nervului vag presupune:
- Tulburări de deglutiţie;
- Tulburări de fonaţie;
- Disfonie până la afonie;
- Tulburări vegetative precum: tahicardie, bradicardie, tulburări respiratorii, bronhoplegie.
i. Nervul spinal sau accesor
Are origine bulbospinală. Lezarea unilaterală a ramurei interne a nervului spinal determină:- Voce bitonală;
- Incapacitatea de a cânta;
- Reflexul de tuse nu este afectat.
Lezarea bilaterală a ramurei interne a nervului spinal determină:
- Voce răguşită;
- Afonie;
- Dispnee;
- Abolirea reflexului de tuse.
Lezarea unilaterală a ramurei externe a nervului spinal determină:
- Paralizia muşchiului trapez: ştergerea marginii superioare a muşchiului care este hipoton, atrofiat, umărul este coborât, pacientul nu poate ridica umărul de partea leziunii, iar omoplatul este îndepărtat de linia mediană;
- Paralizia muşchiului sternocleidomastoidian: relieful muscular este diminuat, muşchiul fiind hipoton, atrofiat.
Lezarea bilaterală a ramului extern a nervului spinal determină:
- Tulburări ale mişcării de flexie a capului;
- Atrofii ale muşchilor sternocleidomastoidian şi trapez;
- Fasciculaţii musculare.
j. Nervul hipoglos sau nervul XII
În leziunea unilaterală jumătatea afectată a limbii este atrofiată, cu prezenţa fasciculaţiilor, cu devierea limbii.În leziuniele bilaterale apar tulburări de masticaţie şi deglutiţie însoţite de dizartrie în pronunţarea consoanelor c, d, j, l, r, t.
Data actualizare: 16-05-2013 | creare: 03-12-2012 | Vizite: 46926
Bibliografie
1. Examenul neurologic, Semiologie neurologică, Gheorghe Pendefunda, Felicia Ştefanache, Liviu Pendefunda, Editura Contact internaţional, Iaşi, 1992, pag.12-214;2. Syntheses Clinique et therapeutique, Inter-memo neurologie, Antoine Micheau, Denis Hoa, Dinn Liem Trinh, Editions Vernazobres-Grego, Paris, pag.85-104;
3. Orientation diagnostique, Inter-memo neurologie, Antoine Micheau, Denis Hoa, Dinn Liem Trinh, Editions Vernazobres-Grego, Paris, pag. 175-189;
4. https://meded.ucsd.edu/clinicalmed/pe_neuroexam.pdf
5. Examenul şi semiologia tulburărilor de limbaj, Semiologie neurologică, Gheorghe Pendefunda, Felicia Ştefanache, Liviu Pendefunda, Editura Contact internaţional, Iaşi, 1992, pag. 134- 146;
6. Examenul neurologic, Semiologie medicală, Volumul I, George Ioan Pandele, Editura Ars Longa, Bucureşti, 2007, pag.132-133;
7. Sindromul meningean, Semiologie medicală, Volumul I, George Ioan Pandele, Editura Ars Longa, Bucureşti, 2007, pag. 141-142;
©
Copyright ROmedic: Articolul se află sub protecția drepturilor de autor. Reproducerea, chiar și parțială, este interzisă!
Alte articole din aceeași secțiune:
Forumul ROmedic - întrebări și răspunsuri medicale:
Pe forum găsiți peste 500.000 de întrebări și răspunsuri despre boli sau alte subiecte medicale. Aveți o întrebare? Primiți răspunsuri gratuite de la medici.- Implant silicon sani
- Pentru cei cu anxietate si atacuri de panica FOARTE IMPORTANT
- GRUP SUPORT PENTRU TOC 2014
- Histerectomie totala cu anexectomie bilaterala
- Grup de suport pentru TOC-CAP 15
- Roaccutane - pro sau contra
- Care este starea dupa operatie de tiroida?
- Helicobacter pylori
- Medicamente antidepresive?
- Capsula de slabit - mit, realitate sau experiente pe oameni